Normatívne ukazovatele dopplerometrie. Čo je dopplerovský test pre tehotné ženy? Priemerný PI fetálnej aorty
je štandardný skríningový postup. Vďaka ultrazvukovej diagnostike sa žena v mnohých prípadoch dozvie o svojej situácii prvýkrát, prípadne získa spoľahlivé potvrdenie tehotenstva.
Ultrazvuk sprevádza manažment tehotenstva počas celého obdobia až do pôrodu. Vďaka ultrazvukovému vyšetreniu dostáva lekár v aktuálnom čase spoľahlivé informácie o stave plodu, placenty a prípadných odchýlkach.
V polovici druhého trimestra, v rámci diagnostického algoritmu pre manažment tehotenstva, je žena poslaná na dopplerovské merania.
Čo je dopplerografia?
Dopplerografia je diagnostický postup, ktorý umožňuje vyhodnotiť prietok krvi cez hlavné cievy (tepny a žily), jeho charakteristiky z kvantitatívneho a kvalitatívneho hľadiska.
Čo je Doppler? je iný názov pre dopplerografiu. Výsledok štúdie, dopplerogram, je založený na analýze rozdielu vo frekvenciách vysielaných sondážnych a odrazených signálov od pohybujúcich sa objektov, v tomto prípade krvných buniek (červených krviniek).
Počas Dopplerovho postupu sa zaznamenáva ultrazvukový signál, analyzujú sa jeho spektrálne a frekvenčné charakteristiky a študuje sa rozdiel medzi centrálnym a stenovým tokom. Zisťujú sa ultrazvukové príznaky patologických odchýlok v „zvuku“ signálu.

 Dopplerovské merania umožňujú získať údaje vďaka rozdielu medzi sondovaním a odrazenými signálmi vysielanými snímačmi. Pohyb červených krviniek v cievach sa využíva ako vodivé médium
Dopplerovské merania umožňujú získať údaje vďaka rozdielu medzi sondovaním a odrazenými signálmi vysielanými snímačmi. Pohyb červených krviniek v cievach sa využíva ako vodivé médium Dopplerovské merania sa vykonávajú v spektrálnych, pulzných vlnových módoch, ako aj farebné dopplerovské mapovanie (farebné dopplerovské mapovanie) s anatomickým M-módom. Na vykonanie štúdie sa používa niekoľko typov senzorov.
Načasovanie dopplerovského testovania počas tehotenstva
Ultrazvukové vyšetrenia sú predpísané, ak sú indikované, bez ohľadu na štádium tehotenstva. Čo sa týka Dopplerovho testovania, má prísne stanovené termíny. Ide o obdobie od 21. do 22. týždňa. Počas týchto období:
- Dopplerometria uteroplacentárno-fetálneho prietoku krvi;
- určenie polohy plodu;
- stanovenie prítomnosti/neprítomnosti zamotania pupočnej šnúry a príznakov hypoxie;
- stanovenie stavu srdca a hlavných tepien plodu.
Na určenie stavu dieťaťa v maternici sú charakteristiky prietoku krvi najinformatívnejšie v určenom čase. Pokiaľ ide o bezpečnosť, pohodlie, absenciu bolesti a dlhodobé následky pre matku a dieťa, dopplerovské vyšetrenie sa nelíši od akéhokoľvek iného ultrazvukového postupu.

 Dopplerovské testovanie bude pre budúcu matku najinformatívnejšie v období od 21 do 22 týždňov, takže postup sa vykonáva v tomto období
Dopplerovské testovanie bude pre budúcu matku najinformatívnejšie v období od 21 do 22 týždňov, takže postup sa vykonáva v tomto období Príprava na Dopplerovu diagnostiku
Nevyžaduje sa žiadna špecifická príprava, diéta, užívanie či vysadenie liekov. Procedúra Dopplerovho merania počas tehotenstva sa vykonáva v ľahu (na chrbte alebo na boku), pokožka je ošetrená špeciálnym gélom, čo uľahčuje posúvanie senzora a zlepšuje jeho kontakt s pokožkou. Týmto spôsobom sa dosiahne maximálny efekt kvality zobrazenia prijímaných signálov na monitore.
Ak pacientka počas tehotenstva naďalej fajčí, mala by sa toho zdržať niekoľko hodín pred ultrazvukom. Angiospazmus spôsobený otravou tela nikotínom skresľuje výsledky Dopplerovho ultrazvuku.
Dopplerovský ultrazvuk sa môže vykonávať v štandardnom režime alebo sprevádzaný farebným mapovaním, v ktorom sú smery prietoku krvi zobrazené farebne. Farebný obraz uľahčuje detekciu patologických procesov v tepnách a žilách.
Indikácie pre fetálnu dopplerografiu
Dopplerovské monitorovanie plodu v stanovenom časovom rámci je povinné. Na identifikáciu ohrozenia stavu matky alebo dieťaťa však môžu byť predpísané ďalšie postupy.
Dôvody na predpisovanie Dopplerovho ultrazvuku môžu byť:
- prítomnosť zlých návykov (alkohol a drogová závislosť, fajčenie);
- prítomnosť chronických ochorení, ktoré komplikujú priebeh tehotenstva (endokrinné ochorenia, ochorenia obličiek, srdcové choroby atď.);
- gestóza;
- autoimunitné ochorenia;
- prítomnosť samo-potratov a tehotenských patológií v pôrodníckej anamnéze;
- viacpočetné pôrody, veľký plod;
- Rhesus konflikt;
- podozrenie na prerušenie placenty;
- prekročenie obdobia tehotenstva.
Okrem toho je možné ultrazvukovú diagnostiku plodu preobjednať, ak sa počas predchádzajúcej štúdie vyskytnú patologické zmeny:
- vysoká, nízka voda;
- FGR syndróm;
- zamotanie pupočnej šnúry plodu, podozrenie na hypoxiu;
- patológia placenty/pupočníka;
- patológie vnútromaternicového vývoja plodu.

 V prípade polyhydramniózy môže byť dopplerovský ultrazvuk preradený na sledovanie zmien stavu a včasné prijatie potrebných opatrení
V prípade polyhydramniózy môže byť dopplerovský ultrazvuk preradený na sledovanie zmien stavu a včasné prijatie potrebných opatrení Dopplerovské vyšetrenie plodu môže byť predpísané, ak je priebeh tehotenstva nepriaznivý alebo ak existuje vonkajší zdroj negatívneho vplyvu na budúcu matku:
- peritoneálne poranenia počas tehotenstva;
- akútna psychická trauma (strata blízkej osoby, nehoda bez traumatických následkov a pod.);
- hrozba zlyhania tehotenstva;
- vek matky (do 18 rokov a nad 35 rokov);
- Charakteristiky fetálnej kardiotokografie (CTG) odlišné od normálnych.
Čo hodnotí fetálny dopplerovský test?
Dopplerovský test počas tehotenstva je nevyhnutným postupom na vyšetrenie tepien dieťaťa v maternici. Dopplerovské ultrazvukové vyšetrenie plodu umožňuje posúdiť prietok krvi v nasledujúcich cievnych systémoch:
- MPC - uteroplacentárna (v oboch tepnách dodávajúcich krv do maternice);
- FPC - fetálne-placentárne;
- PC - fetálny.
Fetálny obeh zahŕňa prívod krvi do aorty a prívod krvi cez vnútornú krčnú tepnu a strednú cefalickú artériu.
Štúdium BMD umožňuje určiť kvalitu prekrvenia placenty a vylúčiť/potvrdiť placentárnu insuficienciu, PPC – určiť závažnosť placentárnej nedostatočnosti (ak je zistená v prvom prípade), kvalitatívne a kvantitatívne charakteristiky poskytovania plod kyslíkom a živinami. PC vám umožňuje posúdiť stav plodu a stupeň jeho kritickosti.
Fetálny prietok krvi je spravidla narušený rozvojom placentárnej a arteriálnej insuficiencie.
Dopplerovské výsledky: indikátory
Dešifrovanie dopplerovských charakteristík prietoku krvi umožňuje odhadnúť jeho rýchlosť: maximálnu vo fáze kompresie cievnej steny a minimálnu vo fáze relaxácie cievnej steny. Na základe týchto informácií sa vypočítajú relatívne charakteristiky prietoku krvi (ISS - indexy vaskulárnej rezistencie):
- RI – index rezistencie;
- PI – pulzačný index;
- SDO (pomer systola-diastolický).
RI je pomer rozdielu rýchlosti (maximálna počas doby kompresie a minimálna počas periódy relaxácie) k maximálnej rýchlosti počas periódy kompresie. PI je pomer rozdielu rýchlosti medzi maximálnou rýchlosťou počas obdobia stláčania a minimom počas obdobia relaxácie k priemernej rýchlosti prietoku krvi. SDO je pomer maximálnej rýchlosti v období kompresie (systola) a minimálnej rýchlosti v období relaxácie (diastola).
Okrem toho sa uskutočňuje dekódovanie a kvalitatívne hodnotenie získaných kriviek rýchlosti. Sadzby závisia od štádia tehotenstva. Patologické zmeny v prietoku krvi v systéme „uterus-placenta-fetus“ majú na dopplerograme charakteristický echový vzor. Získané hodnoty sa porovnávajú s normálnymi hodnotami.

 Patologické zmeny v prietoku krvi v systéme „uterus-placenta-fetus“ sú jasne zaznamenané na Dopplerovom ultrazvuku. Sú dešifrované porovnaním s indikátormi normálnej hemodynamiky
Patologické zmeny v prietoku krvi v systéme „uterus-placenta-fetus“ sú jasne zaznamenané na Dopplerovom ultrazvuku. Sú dešifrované porovnaním s indikátormi normálnej hemodynamiky Poruchy prietoku krvi (podľa M. V. Medvedeva)
Veľkosť relatívnych odchýlok indexu (RID) sa vypočíta na základe informácií, ktoré boli získané počas ultrazvukového vyšetrenia. Odchýlky indexov od normy naznačujú stupeň porušení IPC a PPK.
Pri 1. stupni poruchy prietoku krvi je možné donosené tehotenstvo a prirodzený pôrod, ak nedôjde k závažnému zhoršeniu stavu prietoku krvi podľa dopplerovských meraní a srdcovej frekvencie podľa kardiotokografických ukazovateľov. Existujú dve možnosti pre patologické zmeny prietoku krvi:
- MPA – porušené so zachovaným PPC;
- MPC – postihnutý so zachovaným MPC.
V stupni II je prietok krvi narušený tak v arteriálnom systéme maternice, ako aj v pupočnej tepne. Tento stav si vyžaduje nielen neustály lekársky dohľad, monitorovanie pomocou dopplerovského ultrazvuku a kardiotokografie, ale aj hospitalizáciu tehotnej v nemocnici. Rovnako ako predpisovanie špecifickej liečby na prevenciu a liečbu stavu kyslíkového hladovania dieťaťa v maternici, FGR.
S tretím stupňom obehovej poruchy v cievnom systéme maternica-placenta-plod dosahujú zmeny prietoku krvi kritickú hodnotu. Kvantitatívne charakteristiky rýchlosti majú tendenciu k nule, v niektorých prípadoch dosahujú nulu a reverzný (reverzný) prietok krvi je zaznamenaný vo fáze relaxácie cievnej steny (počas diastoly). V takejto situácii, ak:
- Tehotenstvo dosiahlo 30 týždňov - odporúča sa núdzový chirurgický pôrod.
- Tehotenstvo nedosiahlo 30 týždňov - intenzívna, komplexná podporná liečba systému „placenta-fetus“ s cieľom predĺžiť tehotenstvo na 30 týždňov. Terapia sa vykonáva s neustálym ultrazvukovým a CTG monitorovaním.

 V prípade III. stupňa hemodynamického poškodenia môže byť indikovaný núdzový pôrod, ak tehotenstvo už dosiahlo 30 týždňov.
V prípade III. stupňa hemodynamického poškodenia môže byť indikovaný núdzový pôrod, ak tehotenstvo už dosiahlo 30 týždňov. Posúdenie stupňa kyslíkového hladovania plodu
Ak ultrazvuk zistí poruchy prietoku krvi v systéme „uterus-placenta-fetus“, vykoná sa diagnostika dieťaťa v maternici, aby sa určila prítomnosť a stupeň nedostatku kyslíka. V prítomnosti hypoxie relatívne indexy (RI) aorty a artérií plodu na dopplerograme jasne ukážu odchýlky existujúcich ukazovateľov od noriem.
Ak sa pomocou ultrazvuku zistí hypoxia plodu, určí sa jej stupeň. Podľa zisteného stupňa hladovania kyslíkom sa vykonávajú terapeutické opatrenia:
- I stupeň - zmeny v zásobovaní plodu krvou sú zaznamenané, ale sú sprevádzané kompenzačnými zmenami indexov vaskulárnej rezistencie v artériách plodu. Tento stav vyžaduje terapiu. Dá sa to zvrátiť a tehotenstvo môže byť privedené do termínu a prirodzeného pôrodu. Pri absencii kompetentnej a včasnej terapie sa stav zhoršuje a po 3 týždňoch je možné vidieť následky na dopplerograme.
- II stupeň – prietok krvi cievnym systémom plodu je sťažený, je prítomný nedostatok kyslíka. Stav sa rýchlo zhoršuje.
- III stupeň – závažný stav, narušená srdcová činnosť plodu, PC má tendenciu k nule, vzniká ťažká hypoxia, stav dosahuje stupeň ireverzibilnosti. Riziko úmrtia plodu je vysoké a dosahuje 40%. Schopnosť zachrániť život dieťaťa závisí od dĺžky tehotenstva a včasnosti cisárskeho rezu.
Dopplerografia môže identifikovať patológiu pohybu krvi a dôvody zmien v zásobovaní plodu krvou. Hlavnou výhodou ultrazvuku je schopnosť diagnostikovať patológie krvného zásobenia plodu v predklinickom štádiu.
Väčšina žien o takom teste, akým je Doppler, nevie až do tretieho trimestra a od tohto momentu sa dopplerovské testovanie stáva pre tehotné ženy úplne bežnou procedúrou.
Doppler je jednou z ultrazvukových diagnostických metód, ktorá umožňuje posúdiť intenzitu prietoku krvi v rôznych cievach, napríklad v cievach maternice a pupočníka. Najinformatívnejšie je to po 30. týždni, ale ak sa počas tehotenstva vyskytnú odchýlky (napríklad, ak je plod oneskorený vo vývoji), dopplerovský ultrazvuk môže byť predpísaný skôr - počnúc 20. týždňom.
Indikácie pre Dopplerovu metódu
Dostatočný prietok krvi placentou zabezpečuje normálne tehotenstvo. Zhoršený prietok krvi môže viesť k intrauterinnej rastovej retardácii (IUGR), preto hlavným dôvodom na predpisovanie Dopplerovho ultrazvuku počas tehotenstva je práve rozpor medzi veľkosťou tela a / alebo orgánov dieťaťa a normami.
Nie je nutné, aby pri poruche prietoku krvi dieťa zaostávalo vo vývoji, ale výrazne sa zvyšuje riziko nepriaznivého priebehu tehotenstva. No a naopak, ak existuje podozrenie na oneskorenie vývoja plodu, ale prietok krvi nie je narušený, potom to vo väčšine prípadov naznačuje, že žena nosí dieťa s nízkou hmotnosťou, ale zdravé.
Dopplerovský ultrazvuk je tiež predpísaný pre:
- predčasné dozrievanie placenty;
- výrazné oligohydramnióny alebo polyhydramnióny;
- abnormality pupočnej šnúry;
- Rhesus konflikt;
- gestóza (neskorá toxikóza, komplikovaná vracaním, silným opuchom a zvýšeným krvným tlakom u tehotnej ženy);
- budúca matka má ochorenie obličiek, hypertenziu, cukrovku;
- podozrenie na chromozomálnu patológiu;
- neimunitný hydrops fetalis;
- nerovnomerný vývoj bábätiek počas viacpočetných tehotenstiev (keď je rozdiel v ich telesnej hmotnosti väčší ako 10 %).
Ak má plod problémy so srdcom, robí sa dopplerografia spolu s CTG, takzvaná dopplerovská echokardiografia.
V prípade fetoplacentárnej insuficiencie sa dopplerovské merania vykonávajú systematicky každé 2-3 týždne.
Taktiež, ak sa počas predchádzajúceho tehotenstva vyvinú komplikácie, počas nasledujúceho tehotenstva môže byť predpísaný Dopplerov ultrazvuk.
Príprava na štúdium a spôsob jeho realizácie
Dopplerovský test u tehotných žien sa vykonáva podľa indikácií a nie je povinným vyšetrením počas normálneho priebehu tehotenstva. Ale stále častejšie v prenatálnych klinikách všetky ženy bez výnimky podstupujú dopplerovský ultrazvuk v 30-34 týždňoch na posúdenie stavu plodu.
Tento postup je bezbolestný a neškodný pre matku aj plod. Princíp dopplerovského vyšetrenia je rovnaký ako pri bežnom ultrazvuku v tehotenstve: po bruchu sa pohybuje špeciálny dopplerovský senzor, ktorým je vybavený každý moderný ultrazvukový diagnostický prístroj. Preto tento typ výskumu nevyžaduje špeciálnu prípravu.
Doppler– ide o vizuálne hodnotenie prietoku krvi (keď oftalmológ pozoruje farebný a grafický obraz kriviek rýchlosti prietoku krvi na obrazovke monitora).
Dopplerografia- ide o ten istý Doppler, len namerané hodnoty sa dodatočne zaznamenávajú na pásku, aby bolo možné sledovať zmeny (zlepšenie/zhoršenie) prietoku krvi po liečbe.
Interpretácia Dopplerových meraní
Maternicové tepny (a. uterina dextra - pravá a a. uterina sinistra - ľavá maternicová tepna). Uzist musí určiť povahu prietoku krvi v ľavej aj pravej maternicovej tepne, pretože s gestózou môže byť narušená iba v jednej tepne. Posúdením prietoku krvi iba v jednej tepne je teda možné vyvodiť nesprávny záver, ktorý negatívne ovplyvní zdravie dieťaťa a nastávajúcej matky.
Existuje vedecká teória, že ak je prietok krvi narušený len v jednej (hlavne pravej) maternicovej tepne, žena má vysoké riziko rozvoja neskorej toxikózy (preeklampsie) so všetkými negatívnymi dôsledkami.
Pri gestóze sa najskôr naruší prietok krvi v maternicovej tepne a pri zhoršovaní situácie sa prietok krvi v pupočníkových tepnách zhoršuje. Preto, ak je prietok krvi v maternicových tepnách narušený, je potrebné pravidelne opakovať Dopplerovu metódu, aby sa situácia monitorovala.
Na posúdenie prietoku krvi v maternicových tepnách sa vypočíta index rezistencie (IR alebo RI).

Často sa hypertenzia vyvolaná tehotenstvom vyvíja v dôsledku zhoršeného prietoku krvi v maternici. Telo budúcej matky nezávisle zvyšuje krvný tlak, aby sa zvýšil prietok krvi do intervilózneho priestoru. Takto matka bez toho, aby si to uvedomovala, pomáha bábätku. Preto je potrebné zlepšiť prietok krvi a hypertenzia zmizne sama.
Zhoršený prietok krvi v maternicových tepnách je vtedy, keď je hodnota IR, PI alebo SDO väčšia ako normálne.
Pulzačný index (PI) maternicových artérií by mal byť v rámci nasledujúcich limitov.
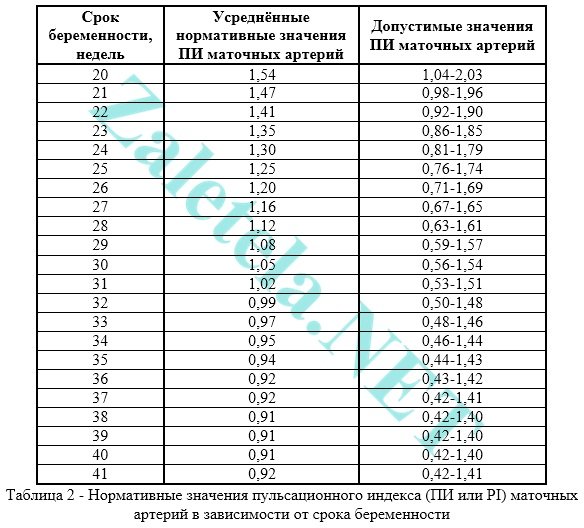
Indikátory v pravej a ľavej maternicovej tepne sa môžu navzájom mierne líšiť. Ak sú oba ukazovatele v normálnych medziach, potom sa tento obraz nepovažuje za negatívny jav.
Odchýlka ukazovateľov prietoku krvi od normy v dvoch maternicových tepnách naraz naznačuje porušenie uteroplacentárneho obehu. Táto situácia si vyžaduje špecifickú liečbu - viac sa hýbte (pravidelne choďte plávať alebo robte gymnastiku pre tehotné ženy).
Porušenie prietoku krvi iba v jednej maternicovej tepne naznačuje asymetriu uteroplacentárneho prietoku krvi. Ak tehotenstvo prebieha normálne a dieťa sa vyvíja v súlade s termínom, potom placenta plní svoje funkcie.
Mali by ste si uvedomiť, že v 18-21 týždni môže dôjsť k dočasnému narušeniu prietoku krvi v maternicových tepnách. Tento jav sa vysvetľuje skutočnosťou, že adaptačný fyziologický proces invázie cytotrofoblastov ešte nie je úplne dokončený. Preto, ak sa zistia abnormality v maternicových tepnách, opakovaný dopplerovský ultrazvuk by sa mal vykonať po 2-3 týždňoch, t.j. sledovať prietok krvi v priebehu času.
Systolický diastolický pomer (SDR) v maternicových tepnách by mal byť:

Pupočníkové tepny (a. umbilicalis). Na získanie skutočných výsledkov by sa štúdia mala vykonávať len vtedy, keď je dieťa v pokoji a iba vtedy, keď je jeho srdcová frekvencia medzi 120-160 údermi za minútu. Veď fyziologicky je to tak nastavené, že pri zvýšení srdcovej frekvencie sa IR v pupočnej tepne zníži a naopak, pri znížení srdcovej frekvencie sa IR zvýši.
Meranie prietoku krvi v pupočníkových tepnách by sa malo vykonávať, keď tehotná žena leží na chrbte! Posúdenie závažnosti poruchy prietoku pupočníkovej krvi nemôže byť objektívne, ak je nastávajúca matka v polohe „na ľavom boku“.
Pupočná šnúra by mala mať dve tepny a jednu žilu. Ak dôjde k anomálii (jediná pupočníková tepna), potom môže plod trpieť nedostatkom kyslíka a živín, preto zaostáva v hmotnosti a raste. Stáva sa však, že plod sa prispôsobí takejto existencii a nepociťuje nedostatok potrebných látok. Takéto deti sa rodia s nízkou hmotnosťou, ale absolútne životaschopné. Preto, ak existuje jedna pupočníková tepna a prietok krvi v nej nie je narušený, potom nie je dôvod na obavy. Ak je však narušený prietok krvi v jednej tepne, mala by sa vykonať ústavná liečba na zlepšenie prietoku krvi a v prípade potreby skoré dodanie (ak je plod výrazne oneskorený vo vývoji).
Najpoužívanejšou metódou na hodnotenie charakteru prietoku krvi v pupočníkových tepnách je index odporu. Hodnoty v oboch pupočníkových tepnách by mali byť takmer rovnaké.
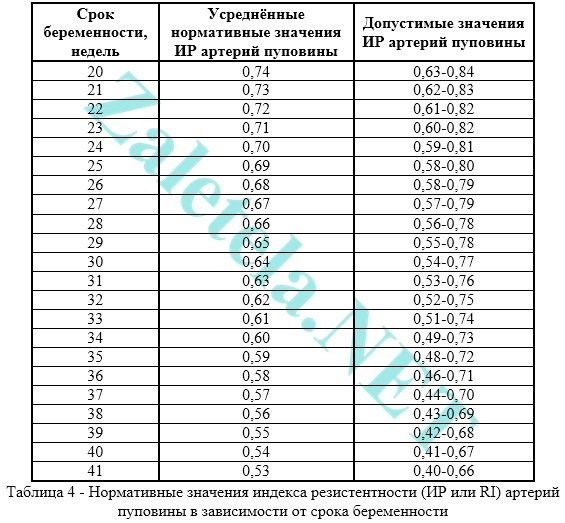
O zhoršený prietok krvi v pupočnej šnúre ide vtedy, keď je hodnota IR, PI alebo SDO v pupočníkových tepnách vyššia ako normálne.
Pulzačný index (PI alebo PI) pupočníkových artérií musí spĺňať nasledujúce normy:

Registrácia nulových a reverzných hodnôt diastolického prietoku krvi je patologická. To znamená, že plod je v kritickom stave.
Od okamihu, keď sa objavia trvalé reverzné hodnoty do smrti plodu, zostávajú už len 2-3 dni, preto je potrebné cisársky rez vykonať čo najskôr, aby sa zachránil život bábätka. To je možné len od 28. týždňa, keď je dieťa životaschopné.
Systolický diastolický pomer (SDR) v pupočníkových artériách:

Ak je prietok krvi v pupočnej šnúre narušený, potom je vývoj plodu spravidla oneskorený. Ak teraz nedošlo k oneskoreniu vo vývoji, ale prietok krvi v pupočnej šnúre je narušený, potom bez liečby môže plod zaznamenať oneskorenie vo vývoji.
Stredná cerebrálna artéria plodu (a. cerebri media). Keď plod trpí, pozoruje sa zvýšenie hodnôt PI, SDO a rýchlosti v SMA.

Maximálna rýchlosť (aka V max) v strednej cerebrálnej artérii plodu:

Systolický diastolický pomer (SDR) pre strednú cerebrálnu artériu:

Fetálna aorta. Vychádza z ľavej srdcovej komory, prebieha pozdĺž chrbtice a končí v dolnej časti brucha, kde sa aorta delí na dve bedrové tepny, ktoré zabezpečujú prekrvenie ľudských nôh.
Abnormality v prietoku krvi aortou možno zistiť až po 22-24 týždňoch tehotenstva.
Zhoršený prietok krvi je zvýšenie hodnôt IR, PI a SDO. Považuje sa za kritické (indikujúce smrť plodu). registrácia extrémne nízkych hodnôt až do ich úplného vymiznutia.

Zmeny v aorte charakterizujú závažnosť intrauterinnej hypoxie plodu.


Systolický diastolický pomer (SDR) pre fetálnu aortu:

Ductus venosus (DV).Študuje sa so zvýšeným dopplerovským hodnotením prietoku krvi.
Počas štúdie je potrebné nebrať do úvahy epizódy respiračných pohybov dieťaťa a aktívnych pohybov podobných škytavke.
Indexy sa nepoužívajú na hodnotenie ductus venosus.
Diagnostickým kritériom pre patologický stav plodu je prítomnosť negatívne alebo nulové hodnoty prietoku krvi počas fázy predsieňovej kontrakcie. Nulové alebo opačné hodnoty sa zaznamenávajú pre podvýživu plodu, vrodené chyby pravého srdca a neimunitný hydrops plodu.
Aj pri kritickom prietoku krvi v pupočníkových tepnách, ale pri zachovanom prietoku krvi v ductus venosus počas fázy predsieňovej kontrakcie je možné predĺžiť gestáciu až do optimálneho času pre pôrod.
Popis porúch prietoku krvi a ich liečba
1. stupeň
1 A stupeň- porucha prietoku krvi v maternicových tepnách, zatiaľ čo prietok krvi v pupočníkovej šnúre zostáva normálny.
Tento stupeň narušenia prietoku krvi nie je pre plod nebezpečný.
Medikamentózna liečba tohto stavu je neúčinná. Lekári stále predpisujú terapiu Actoveginom a Curantilom. Príležitostne sa nevidíte!
V skutočnosti, ak je narušený prietok krvi v maternicových tepnách, je vhodnejšie jednoducho chodiť častejšie na čerstvý vzduch (zhlboka dýchať) + jesť správne + viac sa pohybovať (turistika, špeciálne cvičenia pre tehotné ženy, ranné cvičenia, joga, plávanie). A neseďte celé hodiny pri počítači! To je celá liečba.
1 B stupeň– porucha prietoku krvi v tepnách pupočnej šnúry, ale hemodynamika v tepnách maternice je normálna.
Tento stupeň narušenia prietoku krvi vyžaduje použitie liekov na riedenie krvi, aby sa predišlo oneskoreniu vývoja a hypoxii plodu.
V tomto prípade je predpísaná liečba zameraná na zlepšenie krvného obehu (liek Placenta compositum, Curantil alebo Trental). Actovegin je predpísaný ako antihypoxant, ktorý zlepšuje zásobovanie plodu kyslíkom.
Predpísaný je aj krvný test na zrážanlivosť (koagulogram). Pri zvýšenej zrážanlivosti krvi je potrebné užívať silnejšie lieky na riedenie krvi ako Curantil (napríklad heparín alebo prípravok s obsahom kyseliny acetylsalicylovej).
Stupeň I poruchy nevedie k smrti plodu. Systematické monitorovanie charakteru prietoku krvi sa vykonáva (každé 2 týždne) „plus“ monitorovanie fetálneho CTG (po 28 týždňoch tehotenstva). Okrem toho nezabudnite sledovať krvný tlak tehotnej ženy.
2. stupeň- súčasná porucha prietoku krvi v maternicových tepnách a v pupočnej šnúre nedosahujúca kritické hodnoty (pri zachovaní prietoku krvi v žilovom kanáliku).
V tomto stave je povinné predpísať liečbu drogami v nemocnici, kde sa poskytuje nepretržité monitorovanie stavu plodu. Je tiež potrebné sledovať stav prietoku krvi vykonávaním Dopplera + CTG každé 2 dni.
V stupni II sú hemodynamické poruchy zriedkavé, ale môžu sa vyskytnúť prípady intrauterinnej mortality.
3. stupeň- kritické poruchy prietoku krvi v pupočnej šnúre s intaktným alebo narušeným prietokom krvi v maternicových tepnách. Kritické porušenie sa chápe ako registrácia reverzného diastolického prietoku krvi alebo jeho absencia.
Tretí stupeň porušenia predstavuje nebezpečenstvo pre zdravie dieťaťa, pretože v polovici prípadov dochádza k vnútromaternicovej smrti dieťaťa. Preto pri zistení poruchy prietoku krvi 3. stupňa je nutné urýchlene vykonať cisársky rez, aby sa zachránil život bábätka, pretože v tomto štádiu poruchy je liečba neúčinná.
Konzervatívny (prirodzený) pôrod v 3. stupni môže viesť k perinatálnej smrti dieťaťa.
Náklady na dopplerovský ultrazvuk na súkromnej klinike sú asi 1 200 rubľov.
Aby ste sa uistili, že dieťa je zdravé a tehotenstvo prebieha normálne, obyčajný ultrazvuk nestačí. Každej žene lekár predpíše dopplerovské vyšetrenie, ktorého výsledky ovplyvnia zvládanie tehotenstva. Dopplerovský test pre tehotné ženy: čo to je, v akých prípadoch je tento test predpísaný a čo sa dá s jeho pomocou zistiť?
Čo je fetálny Doppler?
Jedným z najmodernejších testov je fetálny Doppler. Dopplerovské vyšetrenie v tehotenstve je súčasťou povinného vyšetrenia na druhom a treťom skríningu a pred pôrodom. Dopplerovské vyšetrenie počas tehotenstva umožňuje presne určiť stav ciev maternice, placenty, pupočnej šnúry a plodu a navyše vidieť pohyb krvi v cievach, jej rýchlosť a vlastnosti. Dopplerovská sonografia sa vykonáva od 21. týždňa tehotenstva a neskôr, pretože práve v tomto období možno získať najspoľahlivejšie výsledky.
Dopplerografia je založená na Dopplerovom efekte. Prístroj použitý na vykonanie testu meria rýchlosť odrazu ultrazvukových vĺn od častíc krvi, ktoré sa pohybujú cez cievy maternice, pupočnej šnúry a plodu, a meria rýchlosť a objem fetálno-placentárneho prietoku krvi v cievach. Dopplerovské vyšetrenie v tehotenstve sa líši od ultrazvuku tým, že jednoduché ultrazvukové vyšetrenie ukazuje stav tkanív v statickom stave, kým Doppler ukazuje stav v pohybe. Väčšina moderných ultrazvukových prístrojov je vybavená Dopplerovým ultrazvukovým systémom a je schopná posúdiť rýchlosť prietoku krvi v tepnách, a preto sa tieto štúdie často kombinujú. Prečo potrebujete fetálny doppler?
- Ukazuje rýchlosť prietoku krvi v cievach plodu a pupočnej šnúry a maternicových tepnách ženy. Na základe týchto údajov lekár urobí záver o zdravotnom stave matky a dieťaťa;
- Dopplerovská sonografia najpresnejšie zobrazuje polohu plodu v maternici a polohu pupočnej šnúry vrátane zapletenia alebo stlačenia pupočnej šnúry a hypoxie plodu;
- Prietok krvi často závisí od práce celého kardiovaskulárneho systému plodu, čo znamená, že posúdením jeho ukazovateľov je možné vyvodiť záver o tom, ako bije srdce dieťaťa a či existujú nejaké poruchy vo vývoji.
Dopplerovské vyšetrenie sa zvyčajne vykonáva dvakrát, v 20. – 22. a 30. – 35. týždni ako súčasť druhého a tretieho skríningu. Ak však existujú náznaky tohto testu, vykoná sa skôr, na dodatočnú diagnostiku a dokonca aj počas pôrodu. Indikácie pre dopplerografiu:
- Chronické ochorenia, vrát. diabetes mellitus, zlyhanie obličiek, poruchy kardiovaskulárneho systému, autoimunitné ochorenia. Lekári hrajú na istotu aj vtedy, ak matka utrpela menšie ochorenie, napríklad prechladnutie;
- Toxikóza, ktorá sa nezastaví ani v neskorších štádiách;
- Potrat predchádzajúcich tehotenstiev alebo narodenie chorých detí;
- Fajčenie, pitie alkoholu alebo užívanie drog počas tehotenstva;
- Podozrenie, že plod má vývojové poruchy;
- Viacnásobné tehotenstvo;
- Nesprávne umiestnenie placenty, odtrhnutie placenty, predčasné starnutie placenty, porucha prietoku krvi placentou;
- Nedostatok pohybov plodu, alebo naopak príliš dlhé a aktívne pohyby. Oba poukazujú na začínajúcu hypoxiu alebo upnutie pupočnej šnúry.

Dopplerovské ultrazvukové vyšetrenie predpisuje lekár aj pri iných príčinách a nepriaznivých príznakoch, niekedy aj niekoľkokrát počas celého obdobia nosenia dieťaťa. Dopplerografia nám umožňuje identifikovať mnohé poruchy a patológie v počiatočných štádiách a sledovať vývoj plodu v priebehu času až do narodenia. Dopplerovské testovanie je absolútne bezpečné pre matku aj dieťa, pretože ultrazvuk použitý na vykonanie testu žiadnym spôsobom neovplyvňuje tkanivá a tekutiny.
Neexistujú žiadne kontraindikácie pre dopplerovské vyšetrenie. Ale keďže štúdia trvá nejaký čas, nevykonáva sa v prípadoch, ktoré si zjavne vyžadujú chirurgický zákrok.
Ako prebieha dopplerovské vyšetrenie?
Na vykonanie dopplerovského vyšetrenia nie je potrebná žiadna špeciálna príprava. Jediná vec, ktorej sa ženy majú zdržať, je fajčenie, pretože keď sa nikotín dostane do tela, cievy sa stiahnu a obraz je rozmazaný. Pred dopplerovským testom sa budúcej matke neodporúča fajčiť niekoľko hodín.
Počas diagnostického postupu sa na brucho matky nanáša klzký gél, ktorý zlepšuje kĺzanie senzora po pokožke a výsledky testu sa zobrazujú na monitore. Existujú dva typy Dopplera:
- Duplexné dopplerovské vyšetrenie, ktorého výsledky sú na monitore zobrazené monochromaticky. Pri duplexnom vyšetrení sú ultrazvukové signály vysielané prístrojom niekoľkokrát. Po prijatí odrazeného signálu zariadenie zobrazí výsledok na obrazovke a vyšle ďalší lúč ultrazvukových vĺn;
- Triplexné dopplerovské vyšetrenie sa považuje za pokročilejšie a odhaľujúce, pretože indikátory sú zobrazené na obrazovke vo forme farebnej schémy. Inými slovami, arteriálny a venózny prietok krvi v maternicových tepnách a žilách a cievach plodu na obrazovke bude zafarbený na červeno a namodro, čo znamená, že lekár získa jasnejší obraz.
Celkovo bude dopplerovské vyšetrenie trvať 30-40 minút, ale ak nie sú žiadne patológie, rýchlosť prietoku krvi je normálna, tepny a žily maternice a plodu sú umiestnené správne a placenta je normálne zásobovaná krvou, potom lekár môže pacienta prepustiť skôr. Ak je obraz rozmazaný, môže byť o niekoľko dní naplánované opakované dopplerovské vyšetrenie.
Norma dopplerometrie za týždeň
Pre lekára je dôležité nielen správne vykonať dopplerovské vyšetrenie maternicových tepien, pupočníkových tepien a mozgu plodu, ale aj dešifrovať a správne prečítať jeho výsledky. Lekár, ktorý sa stará o tehotenstvo, by mal žene vysvetliť, čo je dopplerovský test a výsledky analýzy. Do tabuľky sa zapíšu hlavné parametre, ktoré sa berú do úvahy počas testu.
Údaje získané po teste umožňujú lekárovi posúdiť kvalitu fetálno-placentárneho prietoku krvi v každej cieve plodu, maternice a pupočnej šnúry, ktorá sa vyšetruje pri dopplerometrii. Všetky údaje, ktoré zariadenie prijíma, sa zvyčajne vypočítavajú automaticky, a preto je pravdepodobnosť chyby počas diagnostiky extrémne nízka.
Normy fetoplacentárneho prietoku krvi v maternicových tepnách počas Dopplerovho ultrazvuku by mali byť nasledovné:

Rovnako dôležité je diagnostikovať stav pupočnej šnúry. Normy dopplerografie:

Ak dopplerovské vyšetrenie určí, že všetky ukazovatele sú normálne, lekár bude vedieť, že vo vývoji dieťaťa a priebehu tehotenstva nie sú žiadne poruchy. Ak ukazovatele presahujú normu, zvyčajne sa vykoná dodatočná dopplerovská ultrazvuková štúdia, na základe výsledkov ktorej je predpísaná určitá terapia, av neskorších štádiách sa začne proces pôrodu.
Ženy, ktoré nevedia, čo je dopplerovské vyšetrenie, sa tohto vyšetrenia často obávajú, pretože sa domnievajú, že dopplerovské vyšetrenie sa predpisuje len vtedy, keď ide o vývojovú poruchu alebo ohrozenie života dieťaťa. Ale v skutočnosti je doplegrografická štúdia bežným postupom, ktorý prechádzajú všetky budúce matky. Včasné dopplerovské vyšetrenie vám umožní posúdiť zdravotný stav tehotnej ženy a jej dieťaťa a v prípade, že sa niečo pokazí, zakročiť vopred.
Počas tehotenstva, najmä v poslednom trimestri, lekári často posielajú tehotnú ženu na dopplerovské vyšetrenie. Dopplerovské merania umožňujú určiť rýchlosť prietoku krvi v cievach. Najdostupnejšími a najpohodlnejšími cievami na vyšetrenie sú fetálne pupočníkové tepny, maternicové tepny, stredná cerebrálna tepna a fetálna aorta.
Dopplerovské merania sa používajú pri ochoreniach tehotnej ženy, ako je gestóza, hypertenzia, ochorenie obličiek a cukrovka. A tiež určiť príčiny vrodených vývojových chýb plodu, nesúlad medzi veľkosťou plodu a gestačným vekom, oligohydramnión, predčasné dozrievanie placenty, vrodené srdcové chyby, abnormality pupočníka, chromozomálne patológie.
Vzhľadom na to, že kvantitatívne hodnotenie prietoku krvi cievou je pomerne zložité, v pôrodníctve sa častejšie používajú relatívne ukazovatele. Najčastejšie používané ukazovatele sú: index rezistencie (RI), index pulzatility (PI), systolický diastolický pomer (SDR). Vysoké hodnoty indexu charakterizujú zvýšenú odolnosť proti prietoku krvi, nízke hodnoty odrážajú zníženú odolnosť proti prietoku krvi. Ak je SDO viac ako 4,4; IR - viac ako 0,773, merané v strednej mozgovej tepne od 22. týždňa tehotenstva, môže naznačovať možné problémy.
Na základe výsledkov hodnotenia indexov sú priradené rôzne stupne narušenia prietoku krvi. Existujú tri stupne poruchy krvného obehu:
1. STUPEŇ:
2. STUPEŇ: súčasné narušenie uteroplacentárneho a fetálneho placentárneho prietoku krvi, nedosahujúce kritické zmeny (koncový diastolický prietok krvi je zachovaný);
STUPEŇ 3: kritické poruchy fetálneho placentárneho prietoku krvi (nedostatok prietoku krvi alebo reverzný diastolický prietok krvi) so zachovaným alebo zhoršeným uteroplacentárnym prietokom krvi.
Na stanovenie diagnózy „hypoxie plodu“ je potrebné skontrolovať dynamiku prietoku krvi, to znamená po určitom čase zopakovať Dopplerovu procedúru.
Ak štúdia odhalí poruchu prietoku krvi, potom v závislosti od stupňa poruchy lekár predpíše vhodnú liečbu alebo vás odkáže na plánovaný pôrod.
Dopplerovská metria utero-placentárno-fetálneho prietoku krvi: Späť
Dopplerov jav je založený na zmene frekvencie zvukovej vlny v závislosti od rýchlosti pozorovaného žiariča. V našom prípade ide o zmenu frekvencie odrazeného ultrazvukového signálu od nerovnomerne sa pohybujúceho média – krvi v cievach. Zmeny vo frekvencii odrazeného signálu sa zaznamenávajú vo forme kriviek rýchlosti prietoku krvi (BVR).
Hemodynamické poruchy vo funkčnom systéme „matka-placenta-plod“ sú hlavným patogenetickým mechanizmom porúch stavu a vývoja plodu pri rôznych komplikáciách tehotenstva. Navyše, v prevažnej väčšine pozorovaní sú hemodynamické poruchy charakterizované univerzálnosťou a jednotnosťou zmien bez ohľadu na stav plodu a etiopatogenetický faktor.
Zmena normálnych parametrov FSC je nešpecifickým prejavom mnohých patologických stavov plodu a v mnohých prípadoch pred objavením sa klinických príznakov je dôležité, aby sa to týkalo aj hlavných patologických stavov počas tehotenstva - FGR, hypoxia plodu , gestóza a pod. V období od 18-19 do 25-26 týždňov je metódou voľby dopplová rometria, pretože Biofyzikálny profil plodu je informatívny od 26. týždňa, ale kardiotokografia ešte nie je orientačná.
Dopplerovská technika zahŕňa získanie kriviek rýchlosti prietoku krvi v cievach utero-placentárno-fetálneho prietoku krvi, výpočet indexov vaskulárnej rezistencie (VRI) a analýzu získaných výsledkov.
Indikácie pre dopplerovské vyšetrenie
Choroba tehotnej ženy:
gestóza;
hypertonické ochorenie;
ochorenia obličiek;
kolagénové vaskulárne ochorenia;
cukrovka;
Rh senzibilizácia.
Choroby a vrodené chyby plodu
NWRP;
nesúlad medzi veľkosťou plodu a gestačným vekom;
nevysvetliteľný oligohydramnión;
predčasné dozrievanie placenty;
neimunitná vodnateľnosť;
disociovaný typ vývoja plodu počas viacnásobného tehotenstva;
vrodené srdcové chyby;
patologické typy kardiotokogramov; abnormality pupočnej šnúry;
chromozomálna patológia.
Komplikovaná pôrodnícka anamnéza (FGR, preeklampsia, fetálna tieseň a mŕtve narodenie v predchádzajúcich tehotenstvách).
Klasifikácia porúch krvného obehu
1. STUPEŇ:
A – porušenie uteroplacentárneho prietoku krvi so zachovaným fetálno-placentárnym prietokom krvi;
B – porušenie fetálneho placentárneho prietoku krvi so zachovaným uteroplacentárnym prietokom krvi;
2. STUPEŇ:
Súčasná porucha uteroplacentárneho a fetálneho placentárneho prietoku krvi, ktorá nedosahuje kritické zmeny (koncový diastolický prietok krvi je zachovaný).
3. STUPEŇ:
Kritické poruchy fetálneho placentárneho prietoku krvi (nedostatok prietoku krvi alebo reverzný diastolický prietok krvi) so zachovaným alebo zhoršeným uteroplacentárnym prietokom krvi.
Počas dynamického pozorovania nedošlo k normalizácii ani zlepšeniu hemodynamických parametrov v 1., 2. a 3. stupni poruchy uteroplacentárno-fetálneho prekrvenia. Normalizácia fetálneho placentárneho prietoku krvi bola zaznamenaná iba v 1B stupni, zvyčajne u tehotných žien s hrozbou potratu.
Klasifikácia hemodynamických porúch plodu
1. STUPEŇ – porucha fetálno-placentárneho prekrvenia, nedosahovanie kritických hodnôt a vyhovujúci stav fetálnej hemodynamiky (zhoršený prietok krvi len v pupočníkovej tepne). SDO v hrudnej aorte – 5,52 ± 0,14, v a. carotis interna – 3,50 ± 1,3. Dochádza ku kompenzačnému zníženiu indexu diastolickej funkcie oboch komôr srdca plodu v 58,3 % prípadov, k zvýšeniu maximálnej rýchlosti prietoku krvi všetkými srdcovými chlopňami v 33,3 %.
2. STUPEŇ – kompenzovaná porucha fetálnej hemodynamiky (porucha skutočnej hemodynamiky plodu). Centralizácia fetálneho obehu. Zníženie maximálnej rýchlosti prietoku krvi cez všetky chlopne srdca plodu v 50% prípadov, pre ľavé časti - v menšej miere. Ďalšie zníženie diastolickej funkcie komôr (E/A). Zostáva prevaha pravých častí srdca plodu. Patologické spektrum prietoku krvi v aorte a / alebo vnútornej krčnej tepne plodu. Aorta je porucha krvného obehu podobná poruchám v pupočnej tepne. Vo vnútornej krčnej tepne znamená zvýšenie úrovne diastolického prietoku krvi zníženie odporu mikrovaskulárneho lôžka mozgových hemisfér plodu. V 100% prípadov sú poruchy obehu v týchto cievach sekundárne v dôsledku zmien v pupočníkovej tepne. Sekundárna povaha zmien v artérii carotis interna k zmenám v aorte plodu nebola stanovená. Primárne zmeny v krvnom obehu mozgových ciev sú oveľa menej časté (neplacentárny typ hypoxie plodu).
2. stupeň netrvá dlho, rýchlo prechádza na 3. stupeň.
3 STUPEŇ – kritický stav fetálnej hemodynamiky Funkčná prevaha ľavej časti srdca nad pravou – hlbšia reštrukturalizácia intrakardiálnej hemodynamiky spojená s centralizáciou krvného obehu. Zvýšená hypoxia plodu - pokles transvalvulárneho prietoku krvi o 10,3% pre chlopne ľavých častí a o 23,3% pre tie pravé. Funkčná insuficiencia trikuspidálnej chlopne v 66,7% prípadov (regurgitačné toky). Aorta – pokles diastolického prietoku krvi až jeho absencia (69,6 %). Znížená rezistencia vnútornej krčnej tepny v 57,1% prípadov. Kombinácia súčasných porúch na aorte a artérii carotis interna je častejšia ako pri 2. stupni poruchy (14,3 %, resp. 42,3 %).
Etapy porušení
Štádium 1 prechádza do štádia 2 v priemere po 3 týždňoch; 2 v 3 za 1,3 týždňa. Je možné kompenzovať porušenia v rôznych fázach, viac v prvej fáze, menej v druhej. V štádiu 3 – dekompenzácia fetálnej hemodynamiky.
Perinatálne straty: 1. stupeň narušenia fetálnej hemodynamiky - 6,1 % prípadov, 2. stupeň - 26,7 %, 3. stupeň - 39,3 %.
Intenzívna starostlivosť o novorodencov: 1. stupeň - 35,5 %, 2. stupeň - 45,5 %, 3. stupeň - 88,2 %.
Závery:
Zvýšenie SDO (periférna rezistencia) je vysoko rizikovým faktorom komplikácií v novorodeneckom období.
Najčastejšou príčinou zvýšeného SDO je vnútromaternicová infekcia.
Predĺžený spazmus mozgových ciev zohráva dôležitú úlohu pri znižovaní kompenzačných schopností, čo vedie k narušeniu adaptačných procesov v ranom novorodeneckom období.
Priemerná hodnota IR maternicovej artérie v 22-41 týždni tehotenstva.
1. Novorodenci narodení v normálnom stave – 0,482 ± 0,052.
Novorodenci narodení s počiatočnými príznakmi hypoxie v ranom novorodeneckom období – 0,623±0,042.
Novorodenci narodení v stave strednej závažnosti 0,662 ± 0,048.
Novorodenci narodení vo vážnom a mimoriadne vážnom stave; smrť v ranom novorodeneckom období – 0,750±0,072.
Po 29 týždňoch je prahová hodnota SDO (aspoň na jednej strane) 2,4, IR je 0,583.
Pri arteriálnej hypotenzii dochádza v 88 % prípadov k poklesu BMD v dôsledku nízkeho minútového objemu krvi.
Pokles FPC a BMD s vysokou pravdepodobnosťou naznačuje možnosť rozvoja komplikácií u novorodencov v ranom novorodeneckom období, zatiaľ čo absencia poklesu nie je spoľahlivým diagnostickým kritériom pre placentárnu cirkulačnú nedostatočnosť, ktorá je príčinou chronického vnútromaternicového utrpenia plod v 45-60% prípadov.
Hlavnou príčinou podvýživy je porušenie uteroplacentárneho prietoku krvi.
Predpoveď SGR:
V prípade poruchy prietoku krvi 1A stupňa sa v 93,2% prípadov vyvinie syndróm FGRP; na jednej strane - v 66,7% prípadov, na oboch stranách - 95,7%. Pri poruchách krvného obehu 1B stupňa sa FGRP vyvinie v 81,6 % prípadov. Pri súčasnom znížení BMD a FPC - v 100% prípadov.
Pod vplyvom terapie je možné zlepšiť hemodynamiku miernou gestózou. Súčasne sú obehové poruchy v utero-placentárnej väzbe menej náchylné na pozitívnu dynamiku ako vo fetálnej a placentárnej väzbe, čo možno vysvetliť vývojom morfologických zmien v cievach maternice v dôsledku gestózy. Zároveň normalizácia prietoku krvi v 40% prípadov v pupočnej tepne naznačuje možnú funkčnú povahu zmien fetoplacentárnej hemodynamiky. V závažných prípadoch gestózy sa však fetoplacentárna hemodynamika po liečbe významne nezmenila. Výskyt „nulového“ alebo retrográdneho prietoku krvi v pupočnej tepne, čo naznačuje extrémny stupeň utrpenia plodu, diktuje potrebu opustiť terapiu v prospech núdzového pôrodu.
Diagnostický význam dopplerovských meraní MA a AP je spoľahlivý iba v prípadoch narušeného prietoku krvi s abnormálnymi CSC. Dopplerovské merania MA a AP, ak veľkosť plodu nezodpovedá gestačnému veku (pri podozrení na symetrickú formu malnutrície), je možné použiť na diferenciálnu diagnostiku zdravého plodu s nízkou hmotnosťou. Prítomnosť normálneho prietoku krvi s malým plodom vo väčšine prípadov naznačuje prítomnosť zdravého plodu s nízkou hmotnosťou.
Ďalšie závery:
Dopplerovský ultrazvuk je pomerne spoľahlivá metóda na diagnostiku stavu plodu.
Normálne ukazovatele FPC a BMD, prietok krvi mozgom nie sú spoľahlivými diagnostickými kritériami pre absenciu porúch v stave plodu.
Zníženie prietoku krvi placentou je vo väčšine prípadov sprevádzané podvýživou plodu.
Existuje jasný vzťah medzi charakterom prietoku krvi v maternicovej tepne a závažnosťou klinického obrazu gestózy (porucha u 59,5 %).
Pri gestóze sa poruchy prekrvenia vyskytujú iba v jednej tepne v 80,9% prípadov (19,1% v 2 maternicových tepnách). V tejto súvislosti je potrebné posúdiť prietok krvi v oboch maternicových tepnách.
Pri gestóze je fetálny-placentárny prietok krvi narušený takmer u polovice tehotných žien; s FGR v 84,4 % prípadov.
Nezistil sa žiadny vzťah medzi frekvenciou porúch prietoku krvi v pupočníkovej tepne a klinickým obrazom gestózy.
Zhoršený prietok krvi v aorte plodu je sprevádzaný ťažkou FPN, klinicky sa prejavuje FGR 2. a 3. stupňa.
Pri gestóze je najprv narušený prietok krvi v maternicovej tepne, potom, ako sa poruchy prehlbujú, v pupočnej tepne.
Perinatálna úmrtnosť:
Pri normálnych ukazovateľoch prietoku krvi MPP a poruche 1. stupňa nie sú žiadne prípady perinatálnej úmrtnosti, 2. stupeň - v 13,3%, 3. stupeň - v 46,7% prípadov.
Dopplerovská štúdia vykonaná u žien s hemodynamickým poškodením 3. stupňa v systéme „matka-placenta-plod“ nám umožnila preukázať neúčinnosť terapie placentárnej insuficiencie. Pri konzervatívnom vedení pôrodu bola perinatálna mortalita 50 %. Počas pôrodu cisárskym rezom nedošlo k žiadnym perinatálnym stratám.
Za objektívny ukazovateľ závažnosti gestózy bez ohľadu na jej klinické prejavy možno považovať komplexné dopplerovské hodnotenie prekrvenia uterinnej tepny a pupočníkovej tepny.
Dopplerovské vyšetrenie v pravej maternicovej tepne je cenná diagnostická metóda, ktorá umožňuje v 2. trimestri identifikovať skupinu rizikových tehotných žien pre rozvoj neskorej gestózy (od 20. do 24. týždňa, najpresnejšie 24. – 28. týždňa) . Dôvera je 98%. Podľa teórie prevládajúceho prekrvenia pravej uterinnej tepny je výskyt gestózy a FGR vyšší, keď je placenta umiestnená na ľavej stene maternice. U viacrodičiek s placentou umiestnenou vľavo je výskyt FGR výrazne pravdepodobnejší ako u prvorodičiek. Neexistujú žiadne rozdiely s placentou umiestnenou vpravo. Je to pravdepodobne preto, lebo popôrodná involúcia maternice vedie k výraznému zmenšeniu „defektného“ lôžka ľavého MA.
Dopplerovské merania majú vysokú diagnostickú a prognostickú hodnotu pre komplikácie gravidity: OPG – gestóza, FGR, intrauterinná hypoxia plodu.
Táto metóda umožňuje predpovedať komplikovaný priebeh raného novorodeneckého obdobia a vývoj neurologických porúch u novorodenca.
Výsledok tehotenstva a pôrodu nie je určený ani tak nosologickou príslušnosťou, ako stupňom hemodynamickej poruchy v systéme matka-placenta-plod.
Včasná korekcia taktiky tehotenstva a pôrodu, lieková terapia, vykonaná s prihliadnutím na dopplerovské ukazovatele, môže znížiť perinatálnu morbiditu a úmrtnosť, ale nevylučuje vysoké riziko vzniku závažných neurologických komplikácií v ranom novorodeneckom období.
Vysoká diagnostická hodnota štúdia prietoku krvi v maternici v FGR sa vysvetľuje skutočnosťou, že primárnym spojením vo vývoji tejto patológie sú vo väčšine prípadov poruchy uteroplacentárneho prietoku krvi. Keď sa CSC zmení v jednej maternicovej tepne, FGR sa vyvinie v 63,6% prípadov, v 2 prípadoch - v 100% prípadov.
Pri gestóze sú patologické SSC zistené v 75% prípadov. Pri ťažkých formách gestózy dochádza k zmenám paralelne v pupočnej tepne. Pri hypertenzii presnosť predpovedania nepriaznivých perinatálnych výsledkov počas tehotenstva výrazne prevyšuje presnosť klinických testov (BP, klírens kreatinínu, urea atď.).
Keď sa SDO v maternicovej tepne zvýši o viac ako 2,6, predikcia nepriaznivých výsledkov so senzitivitou 81 % a špecificitou 90 %.
Ak sa zameriame na dikrotický zárez, citlivosť je 87 %, špecificita až 95 %.
Na predikciu komplikácií v 3. trimestri je dôležité posúdenie CSC v 2. trimestri gravidity. Patologické SSC v 15-26 týždni tehotenstva sú spoľahlivým prognostickým znakom rozvoja gestózy a FGR v 3. trimestri. Detekcia patologického poklesu diastolického prietoku krvi v maternicovej tepne predchádza objaveniu sa klinických príznakov gestózy o 4-16 týždňov. Štúdium CSC v maternicovej tepne umožňuje s veľkou presnosťou predpovedať abrupciu placenty. 4 týždne pred abrupciou placenty (u 4 zo 7 tehotných žien) sa zaznamenal patologický pokles diastolického prietoku krvi a objavenie sa dikrotického zárezu. S oddelením sa SDO v pupočnej tepne zvýši na 6,0.
Predikcia gestózy, FGR v 2. trimestri.
Štúdia bola vykonaná na skupine tehotných žien s vysokým rizikom vzniku placentárnej insuficiencie: hypertenzia rôzneho pôvodu, hrozba potratu, opakovaný potrat, pyelonefritída, ktoré predtým porodili deti s FGR a v anamnéze ťažká preeklampsia.
Prognóza vývoja gestózy, FGR v 2. trimestri gravidity pri zistení rôzneho stupňa porúch prekrvenia 1A stupeň 32,5 % prípadov gestózy 19 %.
SZRP 14 %
1B3728 stupeň 7,3 % prípadov FGR 7 %
2. stupeň 5,8 % Preeklampsia 63 %
FGR 100 %
3. stupeň 7,3 % Preeklampsia 64 %
FGR 100 %
V prípade patologických CSC je potrebné opätovné vyšetrenie, pretože pri klinických a ultrazvukových príznakoch hroziaceho potratu (prechodná porucha krvného obehu 1. stupňa) môže dôjsť k zvýšeniu prietokových ukazovateľov PMP. Pri opakovaných štúdiách, ktoré odhaľujú stabilné hemodynamické poruchy, sa výrazne zvyšuje prognostická hodnota metódy vo vzťahu k potvrdeniu alebo vylúčeniu rozvoja preeklampsie alebo tvorby FGR.
Taktika.
Pri absencii diastolickej zložky alebo pri negatívnych hodnotách diastolického prietoku krvi v pupočníkovej tepne a/alebo fetálnej aorte sa pôrod uskutoční v deň detekcie.
Pri absencii diastolickej zložky (bez negatívneho diastolického prietoku krvi) po 31-32 týždňoch - cisársky rez. Do 31 týždňov sledujte pozorovania pomocou nezáťažového testu.
Bol zaznamenaný priamy vzťah medzi absenciou diastolickej zložky krvného toku v pupočníkovej artérii a patologickou pulzáciou v pupočníkovej žile a perinatálnou mortalitou.
Pri nulových a negatívnych hodnotách diastolického prietoku krvi v pupočníkovej tepne sa chromozomálne abnormality a vrodené malformácie plodu zistia v 19,5-26,6% prípadov (!).
Pri absencii enddiastolického prietoku krvi dlhšie ako 4 týždne dynamické pozorovanie, najmä v 2. trimestri gravidity, odhalí chromozomálnu patológiu v 100 % prípadov (zvyčajne trizómia 18 a 21). V týchto prípadoch sa FGR najčastejšie nepozoruje.
Pri reverznom prietoku krvi v diastole nastáva smrť plodu zvyčajne do 48-72 hodín.
Čas úmrtia plodu po identifikácii kritického stavu fetálno-placentárnej cirkulácie sa pohybuje od 1 do 16 dní (v priemere 6,1 ± 1,5 dňa) v tehotenstve 31-35 týždňov.
Vzhľadom na neúčinnosť najsilnejšej terapie pre kritický stav fetálneho-placentárneho prekrvenia je núdzový pôrod opodstatnený a jediný správny.
Po 32-33 týždňoch by mal byť preferovaný spôsob pôrodu cisársky rez, ktorý zabráni perinatálnym stratám a výrazne zníži výskyt intrakraniálnych krvácaní a dlhodobých posthypoxických komplikácií u predčasne narodených novorodencov s nízkou telesnou hmotnosťou.
Otázka pôrodníckej taktiky počas tehotenstva 28-30 týždňov s kritickým stavom prietoku krvi plodom a placentou zostáva kontroverzná. V súčasnej fáze nie je núdzový pôrod do brucha v tejto chvíli opodstatnený, pretože vo väčšine prípadov sú zaznamenané výrazné metabolické zmeny v tele plodu alebo chromozomálne abnormality.
Ukončenie tehotenstva pred 28. týždňom treba považovať za racionálne, pretože Vo väčšine týchto prípadov dynamika ukazuje zhoršenie dopplerovských meraní a rýchly nárast závažnosti gestózy, ktorá nie je prístupná medikamentóznej terapii.
Dopplerovská metóda má veľký diagnostický a prognostický význam pri zisťovaní kritického stavu plodu najmä pred 33-34 týždňom tehotenstva, kedy je použitie CTG výrazne obmedzené a jeho diagnostická hodnota zostáva nízka.
Po 34. týždni gravidity by mal byť skorý pôrod cisárskym rezom považovaný za opodstatnený v prípade závažných porúch prekrvenia (2.-3. stupeň).
Taktika tehotenstva a pôrodu v závislosti od stupňa narušenia uteroplacentárno-fetálneho prietoku krvi
1. STUPEŇ
Frekvencia vyšetrení: do 30 týždňov - raz za 3 týždne, 30-34 týždňov - raz za 2 týždne, 35-40 týždňov - raz týždenne.
Ak existuje podozrenie na zhoršenie stavu plodu, vykoná sa dopplerovské vyšetrenie bez ohľadu na trvanie predchádzajúcej štúdie.
Placentárna nedostatočnosť je liečená; gestóza, cukrovka, iná patológia zo strany matky.
Fetálny kardiotachogram - po 34 týždňoch, stanovenie biofyzikálneho profilu plodu - po 26 týždňoch.
Prenatálna hospitalizácia v 36-37 týždni podľa plánu.
Pôrod cez vaginálny pôrodný kanál pod starostlivým dohľadom s včasnou amniotómiou.
Vzhľadom na prítomnosť falošne negatívnych dopplerovských výsledkov pri vyšetrení tehotných žien s vysokým perinatálnym rizikom si objektívne posúdenie stavu plodu vyžaduje komplexné posúdenie – kardiotachogram, biofyzikálny profil plodu.
2. STUPEŇ
Povinná hospitalizácia. Dopplerovské monitorovanie je potrebné každé 3-4 dni. Intenzívna terapia placentárnej nedostatočnosti sa vykonáva na udržanie kompenzačných schopností plodu, liečba zameraná na dozrievanie pľúc plodu, liečba patológie matky; predĺženie tehotenstva na 34-35 týždňov.
Pôrod cisárskym rezom v epidurálnej anestézii.
3 STUPEŇ
Núdzový pôrod cisárskym rezom. V prípade predčasného tehotenstva rada rozhoduje na základe želania matky.
Ak sa zistí izolovaná porucha prietoku krvi vo vnútornej krčnej tepne, v strednej cerebrálnej tepne, je potrebné určiť extraplacentárnu príčinu hypoxie a vykonať liečbu. Dynamické ovládanie.
V budúcnosti je potrebné vykonať úpravy manažmentu tehotenstva a pôrodu v závislosti od stupňa narušenia hemodynamiky plodu.
V treťom trimestri sa ultrazvuk vykonáva v 28-34 týždňoch.
Úlohy:
1. vykonať funkčné hodnotenie stavu plodu a jeho behaviorálnych reakcií;
2. určiť rozmery hlavy a tela plodu na výpočet odhadovanej hmotnosti plodu pri narodení;
3. posúdiť funkčný stav placenty;
4. identifikovať vývojové chyby s neskorým prejavom;
5. určiť umiestnenie plodu v maternici;
6. vykonať Dopplerovu štúdiu na posúdenie prietoku krvi v cievach utero-fetoplacentárneho komplexu, intraplacentárneho a fetálneho prietoku krvi.
Podľa protokolu sa v treťom trimestri určuje poloha plodu (plodov) a prezentácia. Hodnotí sa frekvencia a rytmus kontrakcií srdca plodu. Meria sa fetometrické ukazovatele a posudzuje sa ich súlad s gestačným vekom.
Minimálny povinný objem fetometrie zahŕňa meranie biparietálneho priemeru (BPD) hlavy, obvodu brucha (AC) a dĺžky oboch stehenných kostí (DF alebo femur length - FL).
Ak sa zistí nesúlad medzi jedným alebo viacerými základnými fetometrickými ukazovateľmi a gestačným vekom, ako aj pri zistení patológie u plodu, je potrebné vykonať rozšírenú fetometriu, ktorá zahŕňa meranie obvodu hlavy (HC), frontookcipitálneho veľkosť hlavy (LZR alebo occipito -frontalis average – OFD) a výpočet pomerov v percentách: BPD k LZR alebo cefalickému indexu (CI alebo CI=BPD/OFD), OG k chladiacej kvapaline (NS/AC) a po 22 týždeň tehotenstva – DB z kosti na chladivo (FL/AC).
Prierezy zobrazujú lebku a mozgové štruktúry plodu na rôznych úrovniach.
Hodnotí sa M-echo, dutina priehľadného septa, talamus (vizuálny talamus) a cievnatky. Vyžadujú sa tieto merania: šírka zadných častí tela laterálnych komôr (trojuholník), predo-zadná veľkosť cisterny magna a interhemisferická veľkosť mozočka.
Skúmajú sa štruktúry tváre plodu. Vizualizuje sa profil tváre, nosová kosť a nasolabiálny trojuholník. Osobitná pozornosť sa venuje hodnoteniu očnice, hornej a dolnej čeľuste. Fetálna chrbtica sa hodnotí pomocou pozdĺžneho a priečneho skenovania.
Je povinné získať pozdĺžny rez chrbtice s jasnou vizualizáciou tŕňových procesov. Vyšetrenie hrudníka plodu sa vykonáva v pozdĺžnom reze trupu plodu na vyhodnotenie obrysov bránice a pľúc.
Srdce sa vyšetruje v štvorkomorovej sekcii.
Študujú sa hlavné cievy (aorta, kmeň pľúc, horná dutá žila). Vyšetruje sa predná brušná stena plodu. Súčasne sa zisťuje stav pripojenia ciev pupočníka k plodu. Vykonáva sa echoskopia brušných orgánov plodu.
Zobrazovanie žalúdka a čriev je povinné. Hodnotia sa obličky a močový mechúr plodu.
Je nevyhnutné študovať pozdĺžne a priečne rezy obličiek, zhodnotiť ich tvar, veľkosť, umiestnenie, stav parenchýmu a zberného systému. Štúdium anatómie plodu končí štúdiom štruktúry kostí končatín na oboch stranách (femur a humerus, ako aj dolná časť nohy a predlaktia).
Hodnotí sa placenta, pupočná šnúra a plodová voda a meria sa index plodovej vody.
Hodnotia anatomické vlastnosti tela, krčka maternice a príveskov.
Parametre zaznamenané počas ultrazvukového vyšetrenia v treťom trimestri tehotenstva:
1. počet plodov;
2. prezentácia (cefalická, panvová);
3. srdcový tep plodu (údery/min);
jednoduchá fetometria:
BPR - biparietálna veľkosť hlavy, mm;
OB - obvod brucha, mm;
DB - dĺžka stehennej kosti: pravá/ľavá, mm;
Hmotnosť ovocia, gramy;
rozšírená fetometria:
OG - obvod hlavy, mm;
LZR - fronto-okcipitálna veľkosť, mm;
Cefalický index (N = 71-87 %);
Pomer výfukových plynov/chladiacej kvapaliny (N = 114-131 %);
pomer DB/CO (N = 22 ± 2 %);
placenta, pupočná šnúra, plodová voda:
lokalizácia placenty (predná, zadná, spodná, pravá, ľavá);
Hrúbka placenty, mm;
pupočníkové cievy (N = 2 tepny, 1 žila);
Množstvo plodovej vody (normálna, vysoká, nízka voda); v prípade patológie - amniotický index;
maternica, vaječníky: štrukturálne znaky
Maternica / vaječníky;
Cervix.
Obrázok plodu v 34. týždni
BPR- 7,6-9,1 cm.
chladiaca kvapalina- 8-10,3 cm.
OG- 8,7-10,4 cm.
LZR- 9,9-11,7 cm.
Rovnako ako v druhom trimestri sa tieto ukazovatele používajú na určenie gestačného veku a odhadovanej hmotnosti plodu.
DB- 5,7-7,1 cm osifikácia distálnej epifýzy stehennej kosti sa zvyčajne vyskytuje v 28-35 týždni tehotenstva, čo sa často používa na určenie gestačného veku.
Hmotnosť ovocia- 2248-2750 gramov. Ak je hmotnosť plodu väčšia ako normálne, potom hovoria o tendencii k veľkému plodu. To znamená, že je pravdepodobné, že žena porodí dieťa s hmotnosťou viac ako 4 kg. Ak existuje podozrenie, že plod je veľký, žene sa krátko pred pôrodom ponúkne dodatočný ultrazvuk, po ktorom sa zvolí optimálny spôsob pôrodu.
Hrúbka a umiestnenie placenty. Normálna hrúbka placenty v tomto štádiu je 33,89 mm (26,8-43,8). Na začiatku tretieho trimestra je už migrácia placenty ukončená a stavia sa do pozície, že to bude pri pôrode.
Vzdialenosť od placenty k vnútornému os krčka maternice by mala byť viac ako 6 cm, inak hovoria o nízkom uchytení placenty a ak placenta prekrýva vnútorný os, placenta previa. Preto, ak má žena nízku polohu alebo placentu previa, potom sa s najväčšou pravdepodobnosťou nič nezmení.
Ak sa vyskytne placenta previa, tehotná žena bude mať cisársky rez, pretože... placenta blokuje výstup z maternice a nedovoľuje, aby sa dieťa narodilo prirodzene. Ak je placenta nízko, prirodzený pôrod je možný, ale riziko krvácania pri pôrode je dosť vysoké.
Hodnotí sa aj stupeň zrelosti placenty. Každá fáza tehotenstva má svoj vlastný stupeň zrelosti. Ak placenta dozrieva v predstihu, potom hovoria o predčasnom dozrievaní alebo starnutí placenty. V tejto situácii je veľmi dôležité, aby sa dieťa narodilo včas alebo dokonca o niečo skôr (1-2 týždne), ako je dátum pôrodu, ale nie neskôr. Postmaturita so starnúcou placentou je nebezpečná, pretože môže viesť k hypoxii (nedostatku kyslíka) u plodu.
Existujú štyri stupne zrelosti placenty:
0 splatnosť do 30 týždňov tehotenstva
prvý stupeň považované za prijateľné od 27. do 34. týždňa;
druhého stupňa- od 34. do 39.
tretieho stupňa- počnúc 37. týždňom.
Na konci tehotenstva dochádza k fyziologickému starnutiu placenty - plocha jej výmenného povrchu sa znižuje a objavujú sa oblasti ukladania solí (kalcifikácie).
Plodová voda
V 30-37 týždni tehotenstva by množstvo plodovej vody nemalo presiahnuť 1700 ml.
O polyhydramnióne sa hovorí, keď počas donoseného tehotenstva presiahne množstvo plodovej vody 2000 ml. Klinické prejavy sa zvyčajne vyskytujú, ak objem plodovej vody presiahne 3000 ml. Komplikácie počas pôrodu: poruchy polohy a prezentácie plodu (zvlášť často - prejav panvy), prolaps pupočníkových slučiek, krvácanie počas pôrodu a v popôrodnom období. Prognóza pre plod je nepriaznivá. Perinatálna úmrtnosť dosahuje 50 %. Hlavnými príčinami smrti sú malformácie a predčasnosť. Novorodenec je starostlivo vyšetrený - v prvom rade je vylúčená atrézia pažeráka alebo dvanástnika. Avšak v 60% prípadov nie je polyhydramnión spojený s chorobami matky alebo plodu.
Nízka voda. V donosenej gravidite komplikovanej oligohydramniónom sa často pozorujú malformácie plodu a intrauterinná rastová retardácia. Ak sa po pôrode zistí nodulárna amnion (jeden zo znakov oligohydramniónu), je indikované dôkladné vyšetrenie močových ciest novorodenca. Oligohydramnión je vo väčšine prípadov sprevádzaný vnútromaternicovou hypoxiou, ktorá sa často vyskytuje v tehotenstve po termíne a intrauterinnou retardáciou rastu.
Doppler
Doppler– bezpečná a informatívna metóda, ktorá umožňuje sledovať krvný obeh v systéme matka-placenta-plod, určiť stav plodu a identifikovať poruchy vnútromaternicového vývoja. Pomocou tejto štúdie je možné odhaliť zamotanie pupočnej šnúry, odtrhnutie placenty alebo dysfunkciu jej ciev, srdcové chyby plodu atď.
Indikácie:
1. ochorenia tehotnej ženy (ochorenia srdcovo-cievneho systému, obličiek; cukrovka, Rh senzibilizácia, gestóza);
2. choroby plodu a malformácie (vnútromaternicové spomalenie rastu, oligohydramnión, predčasné dozrievanie placenty, viacpočetné tehotenstvá, srdcové chyby, abnormality pupočníka, chromozomálne patológie);
3. komplikovaná pôrodnícka anamnéza.
V normálnom priebehu tehotenstva táto štúdia umožňuje sledovať krvný obeh v jedinom systéme matka - placenta - plod a predpovedať rast a vývoj plodu. Prietok krvi sa určuje hlavne v maternicových tepnách (vpravo a vľavo), ako aj v tepnách pupočníkovej šnúry.
Závažnosť porúch v systéme matka-placenta-plod:
Prvý stupeň(kompenzované porušenie) je najbežnejšie. Stav plodu nie je narušený, patogenetická terapia sa vykonáva a pozoruje v priebehu času (raz za 7-10 dní), liečba sa môže vykonávať ambulantne.
Druhý stupeň(kompenzované alebo subkompenzované porušenie). Zaznamenávajú sa zmeny krvného obehu v pupočníkových tepnách. Plod trpí miernou hypoxiou. Pacienti s kompenzovanou formou môžu byť liečení ambulantne, avšak s možnosťou dynamického pozorovania a za predpokladu pozitívneho efektu začatej liečby. Výskum sa vykonáva týždenne. V ostatných prípadoch je indikovaná urgentná hospitalizácia. Ak sú ukazovatele normalizované, prognóza je uspokojivá.
Tretí stupeň(dekompenzovaná porucha prekrvenia plodu). Zriedka videný.
Pri vykonávaní dopplerovských meraní sa na obrazovke objaví grafické znázornenie rýchlosti prietoku krvi počas srdcového cyklu vo forme dvoj-trojfázovej krivky s maximálnou hladinou v systole (kontrakcia srdcového svalu) - maximálna systolická rýchlosť alebo pulzová zložka - a minimum v diastole (uvoľnenie srdcového svalu) - konečná diastolická rýchlosť. Pre každú cievu sú charakteristické typické krivky rýchlosti prietoku krvi.
V klinickej praxi sa na kvantifikáciu stavu prietoku krvi používajú tieto hlavné ukazovatele (indexy cievnej rezistencie - ISS):
Systolický diastolický pomer (SDR) je pomer maximálnej systolickej a enddiastolickej rýchlosti prietoku krvi.
Index pulzatility (PI, PI) je pomer rozdielu medzi maximálnou systolickou a end-diastolickou rýchlosťou k priemernej rýchlosti prietoku krvi.
Index rezistencie (RI, IR) je pomer rozdielu medzi maximálnou sitolickou a end-diastolickou rýchlosťou k maximálnej systolickej rýchlosti prietoku krvi. RI = (S-D)/S.
Aorta
Po 16-19 týždňoch sa môže zaregistrovať v 50% prípadov, po 20-22 týždňoch - v 96%;
v 23. týždni - 100%, v 36.-41. týždni - 86%.
V prvej polovici tehotenstva sa ASC výrazne nemení.
Priemerná rýchlosť prietoku krvi sa zvyšuje z 20 cm/s po 20. týždni na 30 cm/s po 40. týždni.
Štúdium kriviek rýchlosti prietoku krvi (BVR) je praktické po 22-24 týždňoch, pretože Včasné poruchy sa spravidla nezistia z dôvodu veľkých kompenzačných schopností krvného obehu plodu.
Fetálne mozgové cievy
Najinformatívnejšou štúdiou je stredná cerebrálna artéria. Štúdia je možná pomocou farebného dopplerovského mapovania (CDC), ktoré vám umožňuje jasne vizualizovať cievy Willisovho kruhu (arteriálny kruh mozgu, ktorý sa nachádza v spodnej časti mozgu a poskytuje kompenzáciu nedostatočného zásobovania krvou v dôsledku prítoku z iných cievnych území).
SSC v mozgových tepnách majú vzhľad charakteristický pre cievny systém s priemernou rezistenciou - bez negatívnych hodnôt diastolického prietoku krvi.
Pri CDK je stredná cerebrálna artéria zaznamenaná v 95% prípadov.
Rýchlosť prietoku krvi sa zvyšuje z priemerných 6 cm/s po 20. týždni na 25 cm/s po 40. týždni.
ASC v strednej cerebrálnej artérii sa zvyšujú z 20 na 28-30 týždňov a potom sa znižujú.
Vnútorná krčná tepna sa zaznamenáva v 19-41 týždni. Pred 25. týždňom vo väčšine prípadov nie je diastolická zložka.






